Il piede diabetico è una seria complicanza cronica del diabete. Si distingue per l’origine arteriopatica o neuropatica a seconda di quale sia il distretto colpito dalla malattia metabolica di base.
E’ ritenuto una sindrome invalidante poiché può dar luogo a due condizioni distinte o concomitanti, anche gravi, a carico del piede:
- il piede diabetico neuropatico,, quando il danno, causato dagli alterati livelli di glucosio nel sangue, colpisce appunto i nervi;
- il piede diabetico ischemico. causato invece da un deficit vascolare arterioso.
Cause e conseguenze
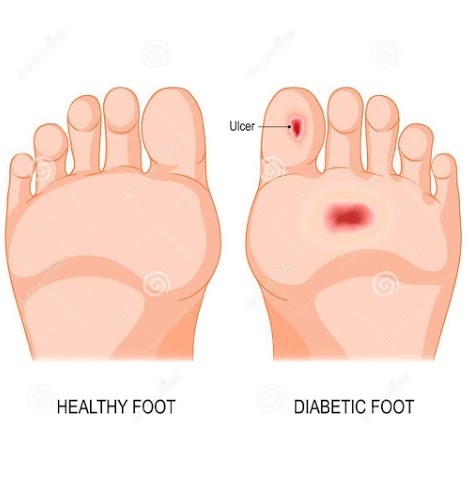
La neuropatia, provocando insensibilità a livello del piede, determina la perdita della capacità di percepire il dolore ed i cambiamenti di temperatura. Capita quindi che chi soffre di diabete possa ferirsi ad un piede e, non avvertendo dolore, continui a camminare senza protezioni. La conseguenza è il peggioramento della ferita sino a sviluppare vere e proprie ulcerazioni e sovrainfezioni.
L’alterata innervazione del piede determina, inoltre, frequenti sovvertimenti dell’architettura del piede con conseguenti deformità strutturali (come nel caso del piede di Charcot).
L’arteriopatia invece, provocando un’alterata circolazione a livello di tutto il piede, determina la sofferenza dei tessuti e quindi l’infezione (gangrena) o la morte cellulare (necrosi).
Sintomi
La sindrome del piede diabetico si manifesta attraverso vari sintomi:
- formicolio (parestesie) o alterata sensibilità (disestesie) a livello delle gambe e dei piedi, finanche a dolore;
- difficoltà deambulatorie;
- presenza di macchie (discromie) sulla cute di gambe e piedi;
- infiammazione o ulcerazioni della cute soprattutto delle dita dei piedi;
- febbre, quale sintomo di uno stato infettivo in corso.
Cure
ll trattamento del piede diabetico prevede vari presidi da seguire scrupolosamente:
- l’esecuzione di esami strumentali adeguati al fine di definire correttamente la diagnosi (in primis l’Ecocolordoppler);
- la somministrazione di antibiotici per curare le infezioni;
- le medicazioni delle ulcere con materiali adeguati;
- il controllo del dolore con antidolorifici o anestetici;
- la rimozione chirurgica del tessuto infetto o necrotico;
- la rivascolarizzazione arteriosa per via chirurgica tradizionale o con le più moderne tecniche endovascolari.
Dott. Leonino A. LEONE
[fonte: dossiersalute.com]